Barn med IBD

Christine Olbjørn
Overlege, PhD Akershus universitetssykehus
Kasserer
Pediatrisk IBD
Pediatrisk IBD deles i hovedsak inn i Crohns sykdom og ulcerøs kolitt, som begge er preget av betennelse i tarmveggen. Utredning av pediatrisk IBD krever invasive og ressurskrevende prosedyrer som gastroskopi og koloskopi i narkose.

Sykdomsforløpet hos den enkelte pasient er uforutsigbart, men barn og unge med IBD kan ha et alvorlig forløp med utbredt sykdomsaffeksjon, og veksthemming og forsinket pubertet forekommer.
Tidlig diagnostisering og rask behandlingsstart er viktig for å fremme normal vekst, pubertet og utvikling, og for å hindre irreversible komplikasjoner.
Årsak
Årsakene til pediatrisk IBD er fortsatt ukjente, men det antas at både genetiske faktorer, miljøfaktorer og tarmens mikrobiota spiller en rolle. Autoimmunitet og en dysfunksjonell immunrespons mot tarmslimhinnen er også antatt å være involverte mekanismer.
Crohns sykdom
Crohns sykdom kan ramme hele fordøyelsessystemet og gi en flekkvis betennelse. Dette kan gi magesmerter, slitenhet, diaré eller forstoppelse, blod i avføringen, samt hindre vekst, pubertet og trivsel. Orofacial granulomatose (munnsår og hovne lepper), perianal sykdom, stenoserende og fisteldannende sykdom kan forekomme.
Ulcerøs kolitt
Ulcerøs kolitt gir betennelse i tykktarmslimhinnen (kolon). Dette kan gi magesmerter, diaré og friskt blod i avføringen. Sykdommen rammer nesten alltid endetarmen og den nederste delen av tykktarmen, og hos en del strekker betennelse seg oppover i resten av tykktarmen (totalkolitt). Man kan bli kurert for ulcerøs kolitt ved at man fjerner tykktarmen, men hos de fleste vil man kunne holde sykdommen i sjakk ved hjelp av medisiner.
Diagnostisering
En kombinasjon av anamnese, fysisk undersøkelse, blodprøver, avføringsprøver og endoskopiske undersøkelser (koloskopi, gastroskopi) i narkose og MR tynntarm brukes til å stille diagnosen. Biopsier tas under endoskopien for å bekrefte betennelsen.
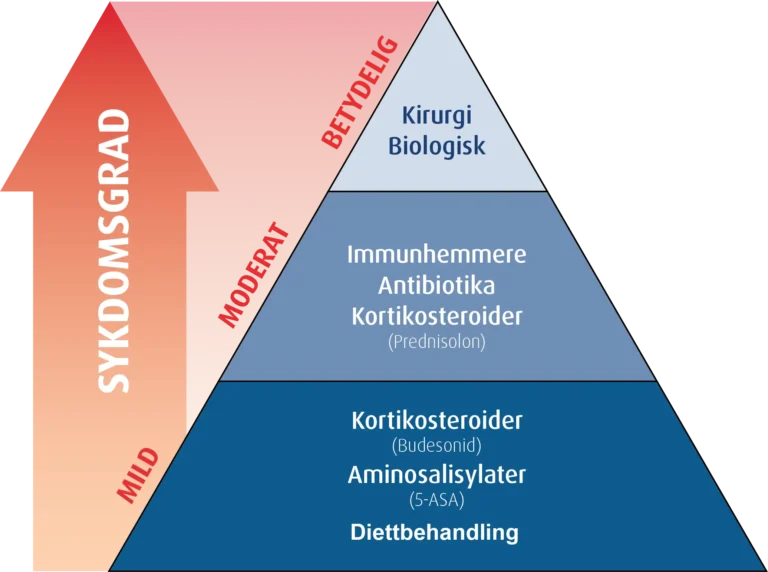
Medikamentell behandling av IBD
Antiinflammatoriske medisiner, som aminosalisylater (5-ASA-preparater) og kortikosteroider, brukes for å kontrollere betennelsen.
Immunmodulerende medisiner, som azatioprin, metotreksat og biologiske legemidler, brukes for å undertrykke immunresponsen.
Ernæring som behandling
Ved Crohns sykdom hos barn og unge brukes eksklusiv enteral ernæring (EEN) og diettbehandling (CDED) istedenfor kortikosteroider for å indusere remisjon.
Kirurgi
I tilfeller der medikamentell behandling ikke gir tilstrekkelig lindring, ikke gir optimalisert vekst og pubertetsspurt, eller ved komplikasjoner, kan kirurgiske inngrep være nødvendige. Kirurgi kan innebære delvis eller fullstendig fjerning av tarmsegmenter som er sterkt påvirket av betennelsen.
Hvordan behandler man Crohns sykdom hos barn?
Behandlingen av Crohns sykdom hos barn skiller seg noe fra behandlingen hos voksne. Barn og unge bør unngå kortikosteroider. For å dempe betennelsen brukes en kur med EEN og diettbehandling istedenfor kortikosteroider for å indusere remisjon. Pediatrisk Crohn behandles også med immunomodulatorer og biologiske legemidler. Hos de fleste vil man kunne holde sykdommen i sjakk ved hjelp av medisiner. I alvorlige tilfeller kan kirurgi være nødvendig for å fjerne deler av den betente tarmen.
Hva skal man være oppmerksom på ved IBD
Oppsøk kvalifisert helsepersonell for riktig diagnose og individuell behandlingsplan. Rådfør deg alltid med en lege, IBD-sykepleier eller ernæringsfysiolog før du gjør endringer i medisiner eller starter eliminasjonsdietter/større kostendringer.
Oppfølging og støttende omsorg: Regelmessige kontroller hos pediatrisk gastroenterolog for overvåking av sykdommen og tilpasning av behandlingsplanen etter behov er viktig.
Forverringer: Selv om man står på medisiner kan man få forverringer. Oppsøk helsehjelp om du får sterke magesmerter, hyppig avføring og blod i avføringen.
Infeksjoner: Fordi immunmodulerende og biologiske legemidler demper immunforsvaret vil du lettere kunne få infeksjoner når du bruker disse medisinene. Ha lav terskel for å oppsøke helsehjelp om du skulle få feber eller andre tegn på infeksjon.
Vaksiner: Fordi immunmodulerende og biologiske legemidler demper immunforsvaret skal du ikke få levende, svekkete vaksiner (for eksempel MMR-vaksinen eller varicellavaksine) etter å ha begynt på disse medisinene. Det er anbefalt at du tar de andre vaksinene i barnevaksinasjonsprogrammet. I tillegg anbefales å vaksinere seg mot hepatitt B, pneumokokkvaksine ved diagnosetidspunktet og påfyll etter seks år, samt årlig influensavaksine.
Kreftrisiko: Langvarig betennelse i tarmen kan øke risikoen for utvikling av tarmkreft. Etter flere år med sykdom bør du koloskoperes jevnlig for å se etter tidlige tegn på kreftutvikling.
Psykososial støtte: Å håndtere en kronisk sykdom kan være utfordrende både for pasienten og familien. Psykososial støtte fra en psykolog, sosionom eller støttegrupper kan være nyttig.
Tekst: Christine Olbjørn: Overlege, PhD Akershus universitetssykehus

